Foto INTERVIU Prof. dr. Victor Costache: „Durabilitatea unei reparații valvulare endoscopice este net superioară oricărui implant“
0Repararea endoscopică a valvei aortice este în prezent o procedură la care au acces și pacienții români. Printr-o incizie de doar câțiva centimetri, chirurgul cardiovascular poate ajuta pacientul să aibă din nou o viață cât mai aproape de normal.

Chirurgia cardiovasculară minim invazivă a devenit principala metodă de tratament chirurgical pentru afecțiunile severe ale inimii și ale vaselor mari. Spre deosebire de chirurgia clasică, cea minim invazivă nu presupune tăierea sternului (osul pieptului) pentru a ajunge la inimă, ci o incizie mult mai mică la nivelul toracelui, astfel ajungându-se la inimǎ printre coaste. Medicul Victor Costache, șeful Secției de Chirurgie Cardiovasculară de la Spitalul Clinic SANADOR, a explicat pentru „Weekend Adevărul“ ce înseamnă mai exact acest tip de chirurgie – cui se adresează, cum se efectuează și cu ce beneficii –, dar și care sunt criteriile pe care echipa chirurgicală le are în vedere pentru a alege tipul potrivit de operație.
„Weekend Adevărul“: Ce este, de fapt, chirurgia cardiovasculară?
Prof. dr. Victor Costache: Chirurgia cardiovasculară este cea mai tânără specialitate chirurgicală. Paradoxal, puțin știu acest lucru. Această specialitate nu exista până acum 70 de ani. Îmi aduc aminte o anecdotă din trecut, un profesor celebru din Germania spunea că acela care va opera pe inimă își va pierde respectul colegilor săi. Și asta pentru că inima a fost mult timp un organ inaccesibil medicilor și chirurgiei, în special – dacă ne amintim că primele intervenții de neurochirurgie s-au realizat cu mii de ani în urmă. De exemplu, vechii egipteni cunoșteau tehnici de bază de neurochirurgie de evacuare a hematoamelor posttraumatice. Chirurgia cardiovasculară putem spune că s-a născut la mijlocul anilor ’50 ai secolului trecut, când s-a realizat prima intervenție cu o mașină de circulație extracorporală.
Chirurgia cardiovasculară minim invazivă a devenit principala metodă de tratament pentru afecțiunile severe ale inimii și ale vaselor mari. Care sunt principalele afecțiuni tratate?
Chirurgia cardiovasculară minim invazivă a devenit metoda principală de tratament, dar în majoritatea centrelor încă se practică chirurgia clasică prin sternotomie, așa-numita chirurgie pe cord bătând. În prezent, din fericire, întreaga patologie valvulară a adultului și o parte din patologia valvulară a copilului se pot trata minim invaziv și există două direcții, chirurgia valvulară endoscopică și chirurgia valvulară transcateter.
Care este diferența între cele două?
Chirurgia endoscopică presupune abordul valvelor inimii printr-o mică incizie în spațiul intercostal. Este folosită și de această dată o mașină cord-plămân. Inima se oprește, numai că întreaga intervenție clasică pe cord deschis este miniaturizată printr-o mică incizie de 5-6 cm în spațiul intercostal, iar traumatismul pacientului este minim. Da, beneficiile sunt maxime. Ca să parafrazez un coleg american, chirurgia endoscopică este chirurgia cardiovasculară minim invazivă care ia presiunea de pe umerii pacientului și o pune pe cei ai echipei medicale. Chirurgia transcateter presupune realizarea intervențiilor valvulare prin interiorul vaselor de sânge, al arterelor sau al venelor, în funcție de valva pe care dorim să o abordăm. Se realizează implantarea unei proteze sau repararea unei valve fără oprirea inimii și fără folosirea mașinii de cord-plămân sau a circulației extracorporale.
O procedură migăloasă, practicată în puține centre de excelență
Care sunt beneficiile pentru pacient ale chirurgiei minim invazive?
Pentru ambele tehnici, beneficiile sunt multiple. În primul rând, dispar durerile postoperatorii sau sunt minime în cazul chirurgiei endoscopice. În chirurgia pe cord deschis, prin sternotomie, se secționează cel mai important os din torace și pacienții pot prezenta complicații respiratorii mult mai frecvent. Atunci când realizăm intervenții transcateter, nici măcar nu mai oprim inima. Durata internării la terapie intensivă este mult mai scurtă, la fel și spitalizarea. Infecțiile nosocomiale tind spre zero, fără să existe incizii mari. Pacienții vor avea o zonă de contact mai mică, care, în teorie, se poate infecta mai rar. În ultimul rând, prejudiciul estetic: una e să ai o cicatrice foarte mare, alta este să ai o incizie de câțiva centimetri sub sân sau o puncție la nivelul unui vas de sânge.
Au înlocuit complet intervențiile clasice aceste proceduri de chirurgie minim invazivă?
Din păcate, nu, încă se mai practică. Pentru ca o echipă medicală să integreze aceste proceduri minim invazive este necesar un training mai lung într-un centru specializat și nu toată lumea a beneficiat de un astfel de training. Rezultatele sunt foarte operator-dependente, ceea ce face ca acest tip de chirurgie, în momentul de față, la nivel european, să fie practicat în numai câteva centre de excelență.
Care sunt cele mai frecvente temeri sau întrebări ale pacienților înainte de o procedură minim invazivă?
În primul rând, dacă putem face operația minim invaziv. Apoi, evident, sunt interesați de rata de reușită atunci când se implantează o proteză valvulară, fiindcă putem implanta o valvă nouă sau putem repara valva nativă, putem face o protezare valvulară sau o plastie valvulară. Pacienții sunt foarte interesați de durabilitatea protezelor care vor fi implantate. În momentul de față, beneficiem de o generație nouă de bioproteze, care au durată dublă de viață față de bioprotezele clasice.
Care este cea mai frecventă boală tratată prin această metodă de intervenție chirurgicală?
Cea mai frecventă patologie este stenoza. Sunt valvulopatiile aortice, atât stenoza, cât și insuficiența aortică, mult mai frecvent stenoza valvei aortice și aproape la fel de frecvent insuficiența valvei mitrale. Dacă, în cazul stenozei aortice, să spunem că avem la 50-50% tehnici endoscopice și tehnici transcateter, diferă foarte mult vârsta pacientului. În momentul de față, 90% din pacienții tineri sunt tratați endoscopic. Durabilitatea unei reparații valvulare endoscopice este net superioară oricărui implant transcateter. Operăm frecvent tineri cu insuficiență mitrală severă. Odată ce reparăm endoscopic valva, printr-o mică incizie de 5 sau 6 centimetri, vor avea o viață normală, fără tratament anticoagulant sau fără un tratament special tot restul vieții.
Bypassul aorto-coronarian, o procedură de succes
Ce puteți să ne spuneți despre boala coronariană?
Boala coronariană este una dintre cele mai frecvente afecțiuni pe care le tratăm în domeniul chirurgiei cardiovasculare, dar și în domeniul cardiologiei intervenționale. În momentul de față, cel puțin jumătate dintre pacienții care ni se adresează sunt pacienți coronarieni. Este foarte important de știut că a avea o boală coronariană nu este o condamnare. În primul rând, atunci când pacienții au leziuni severe la nivelul tuturor celor trei artere coronare, cele mai bune rezultate le vor avea bypassurile aorto-coronariene, deci tratamentul chirurgical. Atunci când sunt una-două leziuni simple, se indică de cele mai multe ori implantarea unui stent de către colegii cardiologi intervenționiști. Recent, am operat un pacient care nu împlinise 50 de ani, cu leziuni tricoronariene severe. De multe ori, pacienții vin la noi după ce au efectuat o coronarografie și sunt devastați. Dar intervențiile sunt mereu un succes pentru că sunt calculatoare de risc care permit evaluarea exactă a riscului operator și, dacă intervenția este bine făcută, trebuie să dureze toată viața. Ce este foarte important de reținut pentru pacienții care au boală coronariană: în timpul revascularizării miocardice, în timpul bypassului aorto-coronarian, să se folosească grafturi din ambele artere mamare.
Ce înseamnă mai exact bypassul aorto-coronarian?
Se creează niște derivații vasculare folosind arterele sau venele din corp. Este foarte important să se folosească în special cele două artere mamare toracice interne, care se găsesc pe partea dreaptă și partea stângă a sternului. Atunci când este realizată de o echipă experimentată, intervenția va dura toată viața, deoarece arterele nu se înfundă niciodată sau doar în mod excepțional. Aduceți-vă aminte de Bill Clinton, care a beneficiat de un triplu bypass aorto-coronarian. Fiind vorba despre președintele SUA, echipa medicală a apelat la o metodă clasică, bypassuri cu vene, care au funcționat câțiva ani. El s-a retras din atenția publicului din cauza unei insuficiențe cardiace care a avansat, fiindcă bypassurile lui venoase au început să îmbătrânească și a dezvoltat insuficiență cardiacă.
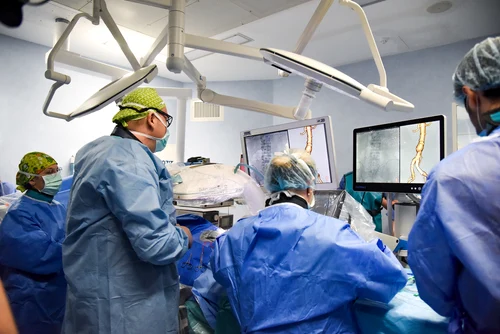
Care sunt pașii de urmat în cazul unei intervenții chirurgicale cardiovasculare?
De cele mai multe ori, pacienții sunt diagnosticați de un medic cardiolog care îi trimite către chirurgia cardiovasculară. Preferăm să-i internăm, să-i vedem cu toată echipa, deoarece mai multe perechi de ochi văd mai bine decât una singură. Se fac o coronarografie și un examen computer tomograf de înaltă rezoluție. Pacienții sunt consultați de echipa de anestezie, precum și de ceilalți medici implicați în evaluare. Dacă au alergii, vor fi văzuți de medicul alergolog, care le prescrie o schemă de tratament antialergic și apoi vor fi programați la intervenția chirurgicală.
Cât durează o operație?
Cele mai rapide operații sunt cele transcateter, undeva sub o oră. O intervenție chirurgicală clasică de protezare valvulară aortică, ce durează până la două ore și jumătate pentru o echipă experimentată, se scurtează la mai puțin de 50 de minute atunci când se realizează transcateter, iar o intervenție chirurgicală endoscopică durează în medie două ore.
Recuperare rapidă
Ce fel de complicații pot să apară?
În chirurgia cardiovasculară pot apărea multe complicații, dar sunt foarte rare. Având în vedere că lucrăm pe vasele de sânge, pacienții pot dezvolta postoperator hematoame. Pacienții sunt informați de posibilitatea apariției acestora sau a altor complicații și, de aceea, sunt evaluați foarte atent preoperator și sunt urmăriți îndeaproape postoperator. Imediat după intervenție, pacientul stă mai multe zile la terapie intensivă, unde este monitorizat, iar abia apoi este mutat pe secție.
Cum se face urmărirea corectă postoperatorie a pacientului cu boli de inimă?
Echipa noastră a implementat, pentru prima dată în România, un protocol numit Fast Track, care are în vedere recuperarea rapidă a pacientului. Încercăm ca intervențiile chirurgicale să fie standardizate și să nu existe timpi morți, pentru a se derula cât mai rapid. Atunci când intervenția decurge rapid, și cantitatea de anestezic este mult mai mică. Pot fi scoși de pe ventilator foarte repede, deci pacienții redevin autonomi și respiră singuri. Se începe imediat fizioterapia respiratorie și mobilizarea pacientului. Scopul este de a-i mobiliza și de a-i transfera în secție chiar după mai puțin de 24 de ore de la intervenție. În momentul de față, reușim să implementăm Fast Track la 75-80% din pacienții noștri. Evident, pacienții care sunt foarte în vârstă și au mai multe comorbidități vor avea nevoie de mai multă răbdare și de un sejur mai lung în Secția de Anestezie și Terapie Intensivă Cardiovasculară. Pacienții vor sta câteva zile în secția de chirurgie cardiovasculară, unde sunt monitorizați cu sisteme de telemetrie. Se fac analize, urmărire prin radiografii toracice și ecografii zilnice, iar de abia în ziua a 6-a sau a 7-a, când considerăm că sunt în afara pericolelor majore, îndrumăm pacienții către un centru de recuperare cardiovasculară.
Când este prea târzie o operație la un pacient asimptomatic
Care sunt simptomele bolilor cardiace și vasculare?
În boala coronariană, de cele mai multe ori, pacienții sunt simptomatici și simt acea durere în piept pe care o știe toată lumea, o durere cu caracter constrictiv, ca o gheară care apare la efort. Patologia valvulară însă este mult mai discretă și de multe ori ne întâlnim cu pacienți care se simt încă bine, dar au o valvulopatie severă ce trebuie tratată și trebuie să le arătăm imaginile ecografice sau de computer tomograf pentru ca ei să înțeleagă gravitatea patologiei. De asemenea, este foarte important ca aceste tipuri de afecțiuni să fie operate la timp, deoarece este posibil ca un pacient asimptomatic, dar cu o valvă sever afectată, atunci când devine simptomatic, să nu mai poată fi operat deoarece inima este sever afectată și nu mai poate suporta intervenția chirurgicală.
Cum sunt diagnosticate bolile cardiace?
Bolile cardiovasculare de multe ori sunt diagnosticate de medicul cardiolog. Ecografia cardiacă permite diagnosticarea tuturor leziunilor valvulare. În momentul de față s-a dezvoltat foarte mult examenul angio-CT coronarian. Așa că, medicii de familie sau cardiologii, când au un pacient cu dureri toracice, îl trimit să facă întâi un computer tomograf centrat pe arterele coronare. Atenție, computerul tomograf nu va face un diagnostic de precizie. Niciun chirurg nu va opera și niciun cardiolog intervenționist nu va stenta pe baza rezultatului CT. Dar acesta ne spune dacă este o problemă la acel nivel și vom întreprinde demersul următor, realizarea unei coronarografii. Angiografia coronariană presupune montarea unui cateter la nivelul arterelor coronare, prin care este injectată o substanță de contrast ce evidențiază leziunile de la nivelul arterelor coronare. Este un fel de radiografie selectivă a arterelor inimii și numai această coronarografie ne poate permite alegerea unui tratament intervențional sau chirurgical.
Medicul Victor Costache, Spitalul Clinic SANADOR: „Profilul pacientului cardiac se schimbă: de la marele fumător, la obezul diabetic“ | INTERVIUChirurgia clasică și cea robotică pierd teren
Ce presupune chirurgia cardiovasculară?
În momentul de față, pe lângă aceste intervenții minim invazive, mai realizăm în jur de 30-40% și intervenții clasice. Când realizăm intervențiile clasice, practic prin deschiderea sternului, trebuie să realizăm uneori două sau trei gesturi chirurgicale în același timp. Recent, din opt intervenții realizate de către mine, două au fost prin sternotomie, în rest au fost minim invazive. Din cele două intervenții, una a fost la un pacient care avea un anevrism, deci practic întreaga aortă, de la ieșirea din inimă până la zona în care sunt vasele care merg spre creier, era dilatată și trebuia înlocuit vasul principal care iese din inimă. De asemenea, exista o problemă a valvei aortice, deci practic era nevoie de un dublu gest chirurgical, de înlocuire a valvei și de înlocuire a întregii aorte – când se face o sutură de etanșare a aortei, când o schimbi, nu se pretează foarte bine la o chirurgie minim invazivă. Sunt centre americane care s-au lansat în proceduri minim invazive pentru anevrisme, dar rezultatele au fost slabe pe termen lung deoarece anastomoza nu a fost de foarte bună calitate. Totuși, sunt intervenții care au șanse foarte bune de succes dacă pacientul este foarte bine pregătit și selecționat preoperator. O altă categorie de pacienți, destul de numeroși, unde încă facem intervenții clasice sunt pacienții cu boală coronariană, unde s-au încercat, de-a lungul timpului, mai multe tehnici minim invazive.
Ce puteți să ne spuneți despre chirurgia asistată robotic în acest domeniu?
Chirurgia asistată robotic a fost foarte la modă în chirurgia cardiovasculară acum 20 de ani. A prins foarte mult în majoritatea specialităților chirurgicale: în chirurgie toracică, în urologie, în chirurgie generală, în special în chirurgia oncologică. Rezultate extraordinare în chirurgia cardiovasculară robotică au început să apară la unele intervenții la nivelul valvei mitrale. Chirurgia cardiovasculară diferă însă foarte mult față de celelalte specialități, poate de asta a apărut și mai târziu. Chirurgul cardiovascular are un foarte mare dușman, care este timpul. Noi nu putem opri inima la nesfârșit. O patologie cardiovasculară trebuie tratată rapid și eficace, fără pierdere de sânge și fără complicații. Și poate de asta chirurgia robotică, care necesită timpi operatori mai mari, nu a prins în chirurgia cardiovasculară. Chirurgia cardiovasculară este o contraindicație pentru orice operație robotică.
Care sunt ratele de succes pentru diferite tipuri de intervenții chirurgicale la inimă?
Ratele de succes în specialitatea noastră au fost foarte bine cuantificate cu un calculator de risc, numit Euroscore, un program informatic în care, preoperator, introducem toți parametrii pacientului – vârstă, funcția renală, funcția inimii, tipul de intervenție, dacă sunt necesare mai multe intervenții în același timp, tipul de medicație, antecedentele. În funcție de acest calculator de risc, evaluăm dacă pacientul intră în cele trei categorii de risc: scăzut, risc operator mediu spre ridicat și pacienți cu risc foarte crescut. În momentul de față, ne mândrim că, în ultimul an, mortalitatea în grupa de risc scăzut, în centrul nostru, este zero, în cea de risc mediu este undeva în jur de 0,5%, iar în cea de risc mare este undeva între 1 și 2%. Vă puteți da astfel seama de progresul pe care l-a făcut chirurgia cardiovasculară în ultimii 70 de ani.
Articol susținut de SANADOR
























































