INTERVIU Profesorul Maria Stamatin, neonatolog: „Sunt fetiţe de 14-16 ani care vin pur şi simplu să nască“
0
Profesorul doctor Maria Stamatin, director al Spitalului de Obstetrică şi Ginecologie „Cuza Vodă“ din Iaşi, vorbeşte despre cum s-a dezvoltat neonatologia de la Revoluţie şi până în prezent şi despre greşelile pe care le fac viitoarele mame.
Neonatologia, prima parte a pediatriei, respectiv perioada de viaţă a unui copil cuprinsă între momentul naşterii şi o lună, s-a dezvoltat în România după 1990. Ştiinţa salvării nou-născutului cu patologie severă a intrat timid în maternităţile din ţară, care nu erau dotate la început cu aparate specializate pentru prelungirea zilelor unui copil bolnav încă de la naştere.
Maria Stamatin, profesor universitar în neonatologie, a explicat pentru „Weekend Adevărul“ care au fost paşii importanţi făcuţi cu ajutorul neonatologiei, prin care a venit salvarea copiilor născuţi prematur. Nemulţumirea actuală a medicului nu mai este lipsa dotărilor tehnice din maternitatea în care lucrează, ci lipsa de educaţie sanitară a femeilor gravide care, în multe cazuri, nu merg niciodată la control pe perioada sarcinii pentru că se simt bine.
„Weekend Adevărul“: Când aţi terminat facultatea nu exista încă specialitatea de neonatologie. Cum aţi început activitatea de medic?
Prof. dr. Maria Stamatin: La vremea aceea, în cadrul Universităţii de Medicină şi Farmacie (UMF) Iaşi erau două facultăţi: una de medicină generală şi alta de pediatrie, care a fost desfiinţată după ’90. Nu ştiu dacă a fost o mişcare foarte bună, pentru că medicii de familie cu state vechi de funcţie, adică cei care au terminat pediatria, au altă viziune asupra urmăririi copilului în teritoriu, ceea ce este extraordinar de important. Eu am terminat facultatea în 1979. Trei ani am făcut stagiatură, apoi opt ani secundariat. Din aceşti opt ani, şase am făcut dispensar rural şi doi dispensar urban pe pediatrie, eu terminând Facultatea de Pediatrie.
Pe vremea când eram medic de dispensar, cunoşteam fiecare gravidă din fiecare casă, pentru că eram obligată să ştiu de ele şi de copiii cu vârsta de până la 1 an. Atunci, dacă îţi murea un copil din categoria asta, tu ca medic erai plimbat peste tot pentru explicaţii şi tras la răspundere. Nu ştiu dacă am ales eu neonatologia sau dacă m-a ales neonatologia pe mine. Am dat secundariat după opt ani de medicină generală cu profil de pediatrie şi la vremea aceea au fost scoase la concurs nişte posturi care erau deficitare, cum erau cele pentru medic pediatru în cadrul Maternităţii „Cuza Vodă“. După ce am terminat secundariatul, mi-am urmat drumul spre partea aceasta de neonatologie, deşi trebuie să recunosc că la început mi-a fost foarte greu, pentru că noi nu făcusem niciun pic de neonatogie în timpul facultăţii.
Şi, totuşi, cum v-aţi descurcat?
În ’88, când am început eu acest secundariat pe pediatrie în secţiile de nou-născuţi, nu ştiam foarte multe despre nou-născutul cu patologie. Ştiam că nou-născutul trebuie să fie normal şi că se naşte sănătos. Or neonatologia nu înseamnă numai născutul normal, ci şi cel cu patologie severă, nou-născutul prematur mic şi extrem de mic pe care trebuia să-l salvezi la vremea aceea cu nimic, pentru că nu aveam mare dotare în compartimentul de terapie-intensivă neonatală din cadrul maternităţii. Aveam doar două incubatoare, iar prin ’94 am mai primit două prin Banca Mondială şi un aparat de ventilaţie asistată. Încet-încet am învăţat să tratez din cărţi copilul nou-născut cu patologie diversă. Adică acest prematur care şi acum, cu toată tehnica pe care o avem, poate să meargă spre o evoluţie proastă, fie spre deces, fie spre supravieţuire cu sechele neurologice importante. După 1990, neonatologia şi-a schimbat faţa.
Cred că a fost specialitatea care s-a dezvoltat cel mai mult. Pe de o parte pentru că era ceva nou şi, pe de altă parte, pentru că cei care lucrau în aceste servicii de neonatologie erau dornici să-şi îmbunătăţească activitatea, să-şi îmbunătăţească rata de supravieţuire a copiilor şi să-şi îmbunătăţească rata de supravieţuire fără sechele, cu o calitate a vieţii bună. Încet-încet am reuşit să dezvoltăm în maternitate, cu ajutorul Ministerul Sănătăţii şi cu sprijin din Elveţia, o secţie de terapie-intensivă neonatală competitivă. În 2004, în ţară existau două centre de execelenţă în terapie intensivă neonatală, la Iaşi şi la Târgu Mureş. În ultimii doi ani am achiziţionat echipamente de ultimă generaţie, încât în acest moment avem inclusiv un sistem de hipotermie, adică un sistem de răcire a capului copilului care a suferit asfixie la naştere, sistem care a dus la îmbunătăţirea calităţii vieţii acestor copii. Drumul a fost foarte greu şi extrem de anevoios, dar rezultatele sunt pe măsură pentru că se vede în mortalitatea neonantală de-a lungul anilor, care a scăzut undeva sub 3 la mie. Nivelul acesta al mortalităţii se explică prin creşterea numărului de copii născuţi cu patologie malformativă cu prognostic vital. Copiii nu au supravieţuit din cauza malformaţiilor de cord, de sistem nervos central, malformaţiilor renale sau pulmonare.
Care sunt principalele cauze ale mortalităţii la nou-născut?
Când am început eu activitatea, prima cauză de mortalitate la nou-născut era asfixia la naştere. Acum, cel puţin la noi, aceasta are o incidenţă extrem de scăzută datorită faptului că asistenţa la naştere s-a îmbunătăţit considerabil. Îmi aduc aminte de o lucrare de doctorat pe care am făcut-o cu o colaboratoare din care rezulta că, pe o perioadă de trei ani, pe cât era studiul, erau doar 38 de nou-născuţi cu asfixie la naştere. Apoi, cea de-a doua cauză era prematuritatea, iar a treia – infecţiile. Acum aş spune că principalele cauze de deces la nou-născut sunt date de malformaţiile genetice sau congenitale care, din păcate, nu întotdeauna pot fi rezolvate, urmate de prematuritatea foarte mică, adică nou-născuţii sub 28 de săptămâni şi sub 900 de grame. La acest prematur, la începutul anilor ’90, mortalitatea era în proporţie de 90%. Acum, la această categorie, mortalitatea este undeva la 10-15%, ceea ce înseamnă că a crescut rata de supravieţuire a prematurului la 80-85%.
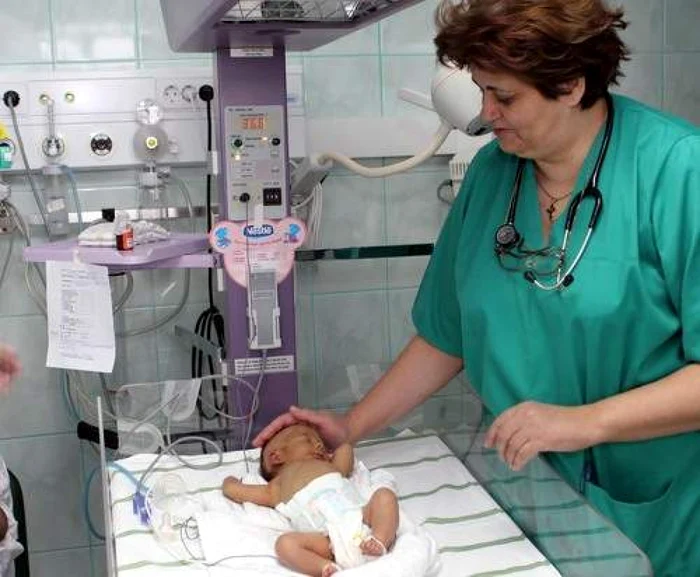
Mai mult, a crescut rata de supravieţuire a prematurului fără sechele neurologice importante sau sechele auditive şi oftalmologice. Înainte, din cauza administrării îndelungate de oxigen, copiii ajungeau la dezlipire de retină şi orbire. Acum lucrurile s-au schimbat mult. În cadrul maternităţii avem un oftalomog care din a treia săptămână de viaţă vede aceşti nou-născuţi şi, dacă se ajunge la un anumit stadiu de boală, se aplică laser, iar copilul are vederea salvată. La fel se întâmplă şi pe partea de auz, pentru că toţi copiii intră într-un program de screening auditiv. Testările se efectuează înainte de externare şi sigur că am avut pacienţi la care s-a făcut implant cohlear la vârsta de sub 1 an, ceea ce înseamnă un lucru extraordinar. Este o recuperare foarte precoce pentru că ei vor învăţa să vorbească de la 1 an, nu de la 3-4 ani, când li se făcea altădată implantul. De asemenea, avem kinetoterapeut care învaţă mamele să facă stimularea acestor copii şi atunci lucrurile sunt mai bune şi din punct de vedere neurologic şi mental. Toate schimbările acestea au dus la îmbunătăţirea indicatorilor de mortalitate şi morbiditate neonatală.
Mai sunt şi alte cauze de deces la micuţi, pe lângă malformaţiile severe?
Da, mai sunt infecţiile, dar nu cele care apar în spital, ci cele care sunt transmise de la mamă la copil. Trebuie ştiut că 60% din naşterile premature sunt produse de infecţie, fie ea vaginală sau urinară. Colonizarea vaginală cu germeni gram negativ poate duce la ruperea prematură a membranelor şi infecţia produsului de concepţie. Aşa se naşte un copil gata infectat cu care noi trebuie să ne luptăm pentru a-l salva. Din păcate, mamele noastre, pe parcursul naşterii, uită sau evită să meargă la un medic.
Din păcate, situaţia urmăririi gravidei s-a îmbunătăţit foarte puţin. Nu din cauza medicilor obstetricieni sau a medicilor de familie, ci din cauza femeilor care ajung să nu meargă la niciun consult pe durata sarcinii. Unele dau vina pe sărăcie. Da, cred că este şi sărăcia un factor care poate influenţa modul de urmărire a sarcinii, dar, din punctul meu de vedere, mai degrabă lipsa de educaţie a femeilor duce la această nepăsare. O femeie care doreşte să aducă pe lume un copil ar fi bine să facă acest lucru pe un organism sănătos şi atunci naşterea se face planificat. La noi, însă, sarcinile vin întâmplător, uneori la fetiţe de 14-16 ani care vin pur şi simplu să nască. De cele mai multe ori, ele nasc un copil prematur sau un copil cu o patologie malformativă.
Fetiţele care devin mame

Numele:
Maria Stamatin
Data şi locul naşterii:
18 aprilie 1952, Târlişua, judeţul Bistriţa-Năsăud
Starea civilă:
văduvă, are un copil
Studiile şi cariera:
În 1979 a absolvit Facultatea de Medicină, secţia Pediatrie din cadrul Institutului de Medicină şi Farmacie, Iaşi.
Din 2009 este profesor universitar, Disciplina Neonatologie, Universitatea de Medicină şi Farmacie „Grigore T. Popa“ Iaşi.
Din 1992 până în 2002 a fost şef de secţie nou-născuţi în cadrul Spitalul Clinic de Obstetrică şi Ginecologie „Cuza Vodă“, Iaşi.
Din 2002 în 2007, a fost coordonator al Centrului Regional de Terapie Intensivă Neonatală de nivel III din cadrul Spitalului Clinic de Obstetrică şi Ginecologie „Cuza Vodă“ Iaşi.
Din 2007 până în prezent, este director medical al Spitalului Clinic de Obstetrică şi Ginecologie „Cuza-Vodă“, Iaşi.
Din 2008 până în prezent este prorector pe probleme de studii postuniversitare, educaţie medicală continuă şi rezidenţi în cadrul Universităţii de Medicină şi Farmacie „Grigore T. Popa“ Iaşi.
Locuieşte în:
Iaşi.
Cum se adaptează mamele minore noului statut?
Eu cred că este un impact psihic sau psihoemoţional în momentul în care o fetiţă de 14-15 ani aduce pe lume un copil. Dar să ştiţi că am rămas uimită de cât sunt de bine pregătite unele dintre ele pentru viaţa de familie. Ceea ce mă uimeşte este atenţia lor. Practic, nişte fetiţe care ar trebui să se joace încă sunt pregătite pentru viaţa de familie. În maternitate, ele sunt consiliate şi de psiholog şi de medici în ceea ce priveşte îngrijirea copilului. Este greu de crezut că o fetiţă de 14-15 ani poate să se adapteze la noua condiţie de mamă, dar, uneori, din ce am văzut eu, se adaptează mai bine decât o femeie care are vârsta de 30 şi ceva de ani. Majoritatea acestor fetiţe provin din familii numeroase şi atunci, probabil, le este mai uşor să perceapă ce li se întâmplă.
Aveaţi astfel de cazuri de mame minore şi în urmă cu 15-20 de ani sau este un fenomen caracteristic doar zilelor noastre?
Da, erau şi înainte, dar nu aşa de multe. Dacă privim în trecutul nostru, vedem că bunicii şi străbunicii noştri se căsătoareau la 14-15 ani. Cred eu că o importanţă majoră în acest fenomen al naşterilor la minore îl are educaţia. Educaţia din familie şi educaţia la şcoală. Eu, când eram elevă, făceam ore de educaţie pentru viaţă în şcoală. Mai târziu, după terminarea facultăţii, chiar eu mergeam în şcoli şi ţineam lecţii copiilor: de igienă, de cum să se comporte faţă de o boală, de cum să se comporte din punct de vedere sexual.
Adică făceaţi ore de educaţie sexuală?
Sigur că da. Înainte de Revoluţie se mergea în şcoli şi se făcea educaţie pentru viaţă. Aş spune că, alături de religie, ar trebui să se facă şi aceste lecţii de educaţie pentru sănătate şi pentru viaţă. Este extrem de important să se atragă atenţia asupra debutului activităţii sexuale la copii. Sunt totuşi nişte copii şi nu sunt pregătiţi pentru a avea viaţă sexuală, dar totuşi au de la 14-15 ani, unii chiar mai devreme.
Corpul este afectat din cauza începerii vieţii sexuale la vârsta adolescenţei?
Desigur. În primul rând, gândiţi-vă la bolile cu transmitere sexuală. Copiii nu se protejează şi să nu ne gândim doar la HIV, ci să ne gândim şi la silifis, care în ţările în curs de dezvoltare are o incidenţă destul de mare. Şi în România are o incidenţă destul de mare. Poate statisticile noastre nu arată acest lucru, dar sifilisul este o boală care după ’90 a înflorit. Efectiv a înflorit. Vorbesc despre sifilisul congenital, adică despre copii care se nac cu sifilis dintr-o mamă care nu a fost explorată niciodată pe perioada sarcinii, pentru că nu s-a prezentat la medic. Pe vremea vechiului regim nu exista gravidă care să nu meargă pe parcursul sarcinii să-şi facă o reacţie pentru a vedea dacă are sau nu sifilis.
În carnetul de gravidă trebuia să fie o hemogramă, RBV-indicator pentru sifilis şi un sumar de urină. Sigur, nu erau atâtea ecografii, dar acum există de toate şi lumea nu merge la medic. De aceea, sunt momente când te superi pe mămici că-ţi reproşează ţie, ca medic, că nou-născutul este bolnav. Dacă întrebi «Doamnă, de câte ori ai fost la medic?», îţi spune că nu a fost niciodată pentru că i-a fost bine. Problema nu se pune aşa, că ei, gravidei, i-a fost bine, pentru că trebuia văzut dacă-i este bine şi copilului respectiv. Din păcate, această problemă a urmăririi gravidei este una dintre marile probleme care duc la creşterea mortalităţii neonatale. O să vă dau un exemplu de peste Prut. Republica Moldova are acum o urmărire a gravidei mult mai bună decât la noi. Am văzut într-un raport al lor că între 96 şi 98% din gravide îşi fac pe parcursul sarcinii cele trei examene obligatorii la medicul obstetrician. Şi la noi sunt examene obligatorii, dar ele nu se respectă. Prin urmare, Republica Moldova are o rată de prematuritate mai mică, cu toate că până la urmă avem cam aceleaşi condiţii socio-economice. În timp ce la noi rata de prematuritate este între 12 şi 14%, în Republica Moldova este de 5-8%. Deci acolo urmărirea gravidei este extraordinar de bine făcută. I-am întrebat şi eu pe colegii mei cum de la ei merge gravida la control. Mi s-a răspuns simplu: pentru că este obligată să meargă.
Mai puteţi citi şi:












































